
「血管年齢が高いと言われたけど、具体的に何をすればいいかわからない」
「動脈硬化って、年を取れば誰でもなるものでしょ?」
「特に体の不調はないから、そのうち生活を改めればいいか」
こうした声を、福岡市西区・周船寺エリアの患者様からよくお聞きします。
動脈硬化は確かに加齢とともに進みやすくなりますが、「老化だから仕方ない」で片付けられる問題ではありません。生活習慣・遺伝的素因・基礎疾患が重なることで、実年齢より10〜20年早く血管が老化するケースは珍しくなく、その先に待つのは心筋梗塞・脳梗塞・下肢閉塞性動脈硬化症といった、命や生活の質に直結する疾患です。
まつおクリニックは周船寺の駅前にあるため、動脈硬化の診察を受けに、九大学研都市・今宿エリアを中心に、糸島市(波多江)や姪浜方面からもお通いいただいています。筑肥線沿線の方だけでなく、敷地内に駐車場もあるため、お車でお通いの方もいらっしゃいます。
周船寺駅前にあるまつおクリニックでは、ABI検査(血管年齢測定)と心臓超音波検査(心エコー)を用いて、現在の動脈硬化の進行度と心臓への影響を総合的に評価します。「血管年齢が高い」と言われたまま放置しているという方は、ぜひ一度、血管の状態を直接確認してみてください。
※WEB予約は初回の方のみとなります。再診の方はお電話でご予約ください。
動脈硬化とは何か
動脈硬化とは、動脈の壁が徐々に厚くなり、硬くなって弾力を失っていく変化の総称です。動脈は、心臓から送り出された血液を全身の各組織へ届ける役割を担う血管です。一方で、静脈は全身を巡った血液を再び心臓へ戻すための血管です。本来、動脈はゴムのようにしなやかに伸び縮みすることで、血液をスムーズに送り出しています。しかし動脈硬化が進行すると、その柔軟性が失われ、血管が硬くなっていきます。この動脈硬化にはいくつかのタイプがあり、病態は大きく分けて以下の3つに分類されます。
① アテローム硬化(粥状硬化)
一般的に「動脈硬化」と言われるものの多くはこの病態です。血管壁の内側にコレステロールや脂質が蓄積し、プラーク(粥腫)が形成されます。冠動脈・頸動脈・下肢動脈などの動脈に起きやすく、心筋梗塞・脳梗塞・下肢閉塞性動脈硬化症の直接的な原因となります。
② 細動脈硬化
高血圧が長期間続いた際に、細い動脈の壁が肥厚・硬化する病態です。腎臓・網膜・脳の細動脈に起きやすく、腎硬化症・高血圧性網膜症・ラクナ梗塞(小さな脳梗塞)の原因となります。
③ メンケベルク型硬化(中膜石灰化)
動脈の中膜にカルシウムが沈着して硬化する病態です。糖尿病・慢性腎臓病の患者様に多くみられます。ABI検査でABI値が1.3を超えて高値になる場合、この中膜石灰化が影響していることがあります。
参考:日本動脈硬化学会「動脈硬化性疾患予防ガイドライン2022年版」
動脈硬化で血管の中に起きていること
LDL(悪玉コレステロール)が入り込む
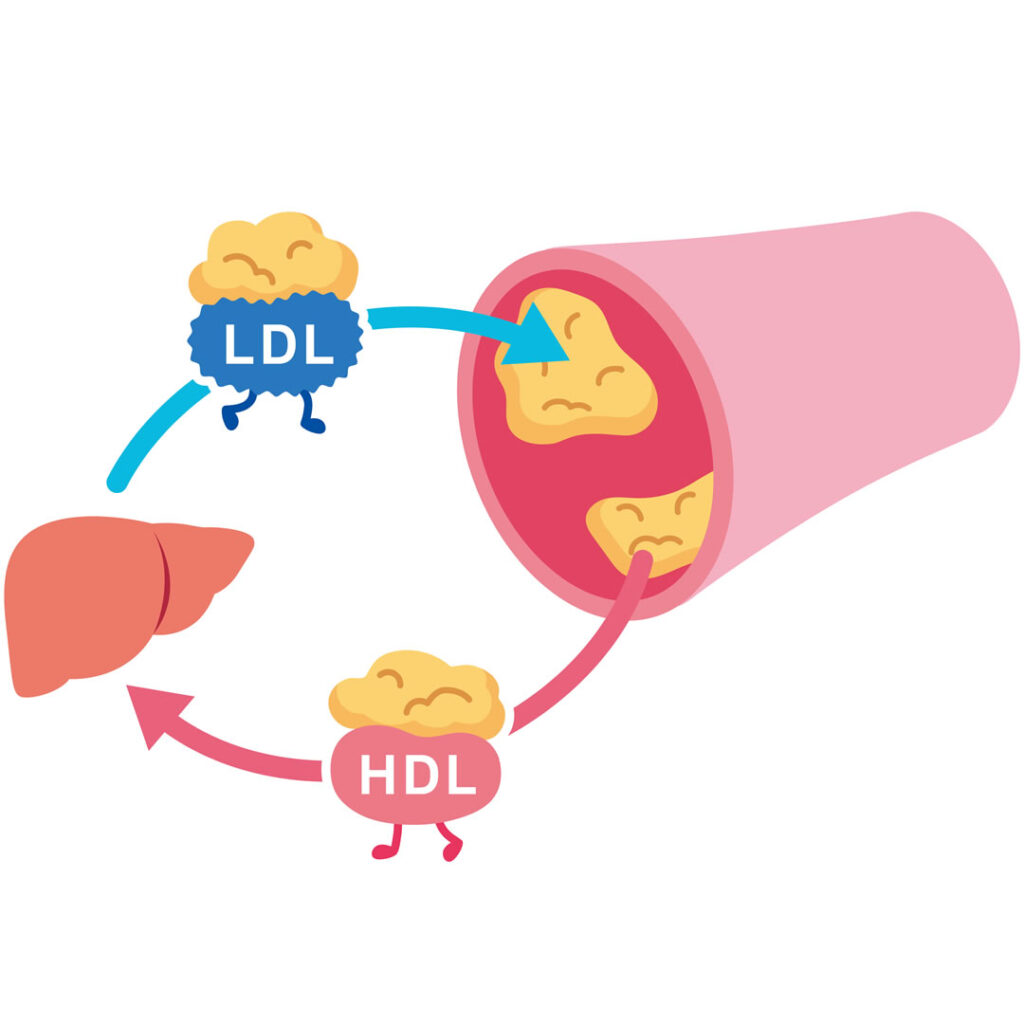
本来、血管の内側はとてもなめらかで、血液の成分が入り込まないように守られています。
しかし、高血圧・喫煙・高血糖・慢性的な炎症といった状態が続くと、血管の内側に細かな傷がついてしまいます。すると血液中にあるLDLコレステロール(いわゆる悪玉コレステロール)が、その傷から血管の壁の中に入り込むようになります。入り込んだLDLは体の中のストレス(活性酸素)によって変化し、「酸化LDL」というより有害な状態になります。
この酸化LDLを、体は「異物」として認識します。そのため、マクロファージという白血球が集まってきて、これを処理しようと取り込み始めます。
脂がたまって「かたまり(プラーク)」になる
LDLを取り込みすぎたマクロファージは、脂をたくさん含んだ状態になり、「泡沫細胞(ほうまつさいぼう)」と呼ばれる細胞に変化します。この泡沫細胞が血管の壁の中に少しずつ溜まっていくことで、「プラーク」と呼ばれる脂のかたまりができていきます。
このプラークは時間をかけて大きくなり、血管の内側を狭くする・血流を悪くする原因になります。イメージでいうと 血管の内側に「脂のゴミ」がたまり続けて、だんだん通り道が狭くなっていく状態です。
「安定型」と「不安定型」プラーク
プラークには、大きく分けて2つのタイプがあります。ひとつは硬く石灰化した「安定型」、もうひとつは内部に軟らかい脂質を多く含む「不安定型」です。一般的に、血管を大きく狭めているのは安定型プラークであることが多いのですが、実際に心筋梗塞や脳梗塞といった、命や生活の質に直結する疾患を引き起こすのは、不安定型プラークの破裂です。
不安定型プラークは外側の膜が薄く、わずかな刺激で破れやすい特徴があります。ひとたび破裂すると、血液の凝固反応が一気に活性化し、その部位に血栓(血のかたまり)が形成されます。この血栓が血管を詰まらせることで血流が途絶え、組織に血液が届かなくなる「梗塞」が起こります。心臓の血管であれば急性心筋梗塞、脳の血管であれば脳梗塞として発症します。こうした疾患が、これまで特に症状のなかった方に突然起こるのは、不安定型プラークが破裂するという性質によるものです。
動脈硬化の本当の怖さは、「血管がゆっくり狭くなること」ではなく、「プラークが予告なく破裂すること」にあります。そのため、自覚症状がないことは、決して「異常がない」ということを意味するわけではありません。
動脈硬化になる危険因子
動脈硬化の進行には、生活習慣と基礎疾患が強く関与します。以下の危険因子で該当するものが多いほど、動脈硬化のリスクは高くなります。
日常生活で改善できる危険因子
脂質異常症
LDLコレステロール高値・中性脂肪高値・HDLコレステロール低値は、アテローム硬化の最大の促進因子です。特に中性脂肪が高い場合は「small dense LDL(小型高密度LDL)」が増加し、通常の血液検査では見えにくいリスクが潜んでいることがあります。
高血圧
血圧が高い状態が続くと、血管内皮が物理的なストレスにさらされ続けます。内皮の傷つきやすさが増し、LDLの侵入・プラーク形成が加速します。まつおクリニックでは高血圧を合併する患者様が多く、その大部分で脂質異常症も合併しています。
糖尿病・高血糖
高血糖は血管内皮を傷つける直接的な因子であり、動脈硬化の進行を著しく加速させます。糖尿病患者様では細動脈硬化も同時に進行するため、心臓・腎臓・眼底への複合的なダメージが生じます。
喫煙
タバコに含まれる有害物質は血管内皮を直接傷つけ、酸化ストレスを高め、HDLコレステロールを低下させます。喫煙者の動脈硬化リスクは非喫煙者の数倍に上り、禁煙はすべての危険因子のなかで最も効果的な介入のひとつです。
肥満・内臓脂肪
内臓脂肪から分泌される炎症性サイトカインが、血管の慢性炎症を促進します。メタボリックシンドロームは高血圧・脂質異常症・高血糖を複合的に引き起こし、動脈硬化を多方向から加速させます。
運動不足・食生活の乱れ
飽和脂肪酸・トランス脂肪酸の過剰摂取、食物繊維不足、過度な糖質・アルコール摂取が脂質バランスを崩します。有酸素運動の不足はHDLコレステロールの低下・血圧上昇・血糖コントロール悪化を招きます。
日常生活で改善できない危険因子
加齢・性別・家族歴
男性は40代以降、女性は閉経後(50代以降)からリスクが急上昇します。家族に心筋梗塞・脳梗塞の既往がある方は遺伝的リスクが高く、修正可能な危険因子のコントロールがより重要です。
参考:日本動脈硬化学会「動脈硬化性疾患予防ガイドライン2022年版」
動脈硬化が引き起こす疾患

動脈硬化は、特定の場所だけで起こるものではなく、全身の血管で同時に進行していきます。そのため、どの血管に強く影響が出るかによって、現れる症状や病気の種類が変わってきます。たとえば心臓の血管であれば心筋梗塞、脳の血管であれば脳梗塞というように、同じ動脈硬化でも「どこで起きるか」によってまったく異なる病気として現れます。
冠動脈(心臓):狭心症・急性心筋梗塞
心臓の血管(冠動脈)にできたプラークが破れて血栓(血のかたまり)ができると、血管が急に詰まり、急性心筋梗塞が起こります。一方で、プラークが少しずつ大きくなり、血管が徐々に狭くなっていく場合には、階段を上るときや坂道を歩くときなどに、胸の痛みや圧迫感が出る「狭心症」として現れます。心筋梗塞は日本でも死亡原因の上位に入る重大な病気ですが、その多くは動脈硬化の進行が背景にあります。そのため、日頃から動脈硬化をコントロールしていくことが、心筋梗塞の予防につながります。
脳動脈(脳):脳梗塞・一過性脳虚血発作(TIA)
頸動脈や脳の血管にできたプラークが破れ、そこに血栓(血のかたまり)ができると、血流が急に途絶え、脳梗塞が起こります。一過性脳虚血発作(TIA)は、一時的に脳の血流が低下することで、手足のしびれや言葉が出にくいといった症状が現れますが、数分から長くても24時間以内に自然に回復するのが特徴です。ただし、症状が消えたからといって安心はできません。TIAは「脳梗塞の前触れ」ともいわれ、その後に本格的な脳梗塞を発症するリスクが非常に高いため、早急な検査と対応が必要です。
下肢動脈(足):下肢閉塞性動脈硬化症(ASO)
足の血管に動脈硬化が起こると、歩いているときに足が痛くなって途中で休まないと歩けなくなる「間歇性跛行(かんけつせいはこう)」や、足先の冷え、しびれといった症状が現れます。これは「下肢閉塞性動脈硬化症(ASO)」と呼ばれる状態です。さらに進行すると、安静にしていても痛みが続くようになり、血流が極端に悪くなることで、皮膚に傷(潰瘍)ができたり、最悪の場合は組織が壊死(壊疽)してしまうこともあります。また、足の動脈硬化がある方は、心臓や脳の血管にも同様に動脈硬化が進んでいるケースが多く見られます。そのため、ASOが見つかった場合は「足の病気」としてだけでなく、全身の血管リスクを評価する重要なサインと考えることが大切です。
大動脈:大動脈瘤・大動脈解離
大動脈の壁に動脈硬化が進み、血管自体が弱くなると、大動脈が風船のようにふくらむ「大動脈瘤」が形成されます。この大動脈瘤は、ある程度大きくなるまでほとんど症状が出ないことが多く、気づかないまま進行してしまうのが特徴です。しかし、ひとたび破裂すると大量出血を起こし、命に関わる非常に危険な状態になります。そのため、自覚症状がない場合でも、定期的に画像検査で大動脈の状態を確認していくことがとても重要です。
動脈硬化の進行度を「直接診る」まつおクリニックの検査
血液検査はリスクの「指標」に過ぎません。実際に血管がどの程度障害されているかは、体を直接評価する検査で初めてわかります。
ABI検査・baPWV(血管年齢測定)
ABI検査は、腕と足の血圧を同時に測り、その差から「足の血流がきちんと流れているか」を調べる検査です。数値が低いほど、足の血管が狭くなっている可能性があり、動脈硬化が進んでいるサインと考えられます。また、同時に測るbaPWVは「血管の硬さ」を表す検査で、数値が高いほど血管が硬くなっている状態、つまり動脈硬化が進んでいることを意味します。この値は「血管年齢」として目安にすることもできます。
参考:日本循環器学会「末梢動脈疾患ガイドライン 2022年改訂版」
心臓超音波検査(心エコー)
まつおクリニックでは、福岡大学心臓血管内科で心エコーを専門に経験を積んだ循環器専門医が検査・評価を担当します。動脈硬化が心臓に与える影響として、以下の所見を丁寧に評価します。
局所壁運動異常:冠動脈の動脈硬化による血流低下が、心筋の動きの「淀み」として現れます。胸痛がない段階でも無症候性の虚血が潜んでいることがあります。
左室肥大・拡張障害:高血圧と動脈硬化が合併すると心臓への負荷が増大し、心筋が肥厚します。拡張期に心臓が十分に広がらない「拡張障害」は心不全の初期段階であり、血液検査では検出困難です。
弁膜症の合併:大動脈弁・僧帽弁の石灰化・逆流は動脈硬化の進行とともに起きやすく、心エコーで早期に確認できます。
まつおクリニックでは、わずかな壁運動の変化も見逃さないよう丁寧な観察を行っており、動脈硬化の全身評価に心エコーを活用しています。
心電図・胸部エックス線撮影
心電図では不整脈・虚血性変化・過去の心筋梗塞の痕跡を確認します。胸部エックス線では心拡大・大動脈の蛇行・石灰化所見を評価します。
生活習慣から変える
動脈硬化の進行を抑制するうえで最も基本となるのは、危険因子のコントロールです。まつおクリニックの医師は、患者様の生活環境・食習慣・仕事のスタイルを丁寧に聞き取ったうえで、現実的に続けられる改善プランを一緒に考えます。
「数値だけを見て薬を出すのではなく、予防できるものは予防し、将来的に通院や薬を減らしていけるようなアドバイスを常に考えています」という診療姿勢のもと、患者様の立場・予算・生活背景に寄り添った診察を行っています。
※WEB予約は初回の方のみとなります。再診の方はお電話でご予約ください。
このページの監修医

※WEB予約は初回の方のみとなります。再診の方はお電話でご予約ください。

